Статья:
Подчеркивая важность слов, мы произносим их медленно, а что-то второстепенное и малозначительное — как бы «скороговоркой». Однако встречаются патологии речи, при которых произношение слов настолько ускорено или замедленно, что теряется понимание речи — настолько она неразборчива. Это признаки речевой патологии — нарушения темпа и ритма речи. Взрослый и ребенок с такой патологией, видя, как окружающие реагируют на его речь, старается поменьше высказываться, чтобы не попасть в неловкое положение. Какие виды нарушений темпа и ритма речи бывают? Как диагностировать такие нарушения? Как работать с такими детьми в условиях обычной школы?
Виды нарушений ритма и темпа речи
Услышать, что речь ребенка отклоняется от нормального темпа и нарушен ритм, может не только логопед, но и родители, педагоги, однако определить структуру и причину дефекта может только специалист.
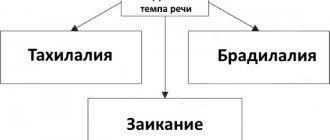
К нарушению темпа и ритма речи относятся:
- Тахилалия — ускоренное произношение слов, звуков, слогов со скоростью 20-30 звуков в секунду (вместо 9-14 в норме). Стремительность речи негативно отражается на артикуляции звуков. Патология возникает в детстве, закрепляется в переходном возрасте, и может остаться с человеком на всю жизнь.
- Брадилалия — патологически замедленная речь, чаще всего встречается у детей с умственной отсталостью или задержкой психического развития, так как часто параллельно с брадилалией отмечаются нарушения основных психических процессов (памяти, внимания, мышления) и мелкой моторики.
- Спотыкание — на фоне ускоренной речи возникает повторение слов, слогов и звуков. Его нужно отличать от заикания, так как спотыкание не имеет в своей этиологии судорог речевого аппарата, ребенок или взрослый со спотыканием не испытывает страха перед речевым высказыванием.
- Заикание — во время высказывания происходят непроизвольные остановки, которые не поддаются контролю со стороны заикающегося. Они сопровождаются судорогами всех отделов речевого аппарата.
Советы родителям
Ребёнку важно создать положительную речевую среду.
Многократно проговаривайте обычные, ежедневные дела:
одевание, умывание, еду, купание, прогулку, подготовку ко сну, укладывание, уборку комнаты и игрушек, приготовление пищи. Все эти процессы должны обязательно сопровождаться речью взрослых.
Проговаривайте потешки, скороговорки, чистоговорки, пословицы, пойте песни
.
Как можно чаще разговаривайте с ребёнком
, внимательно выслушивайте его ответы на вопросы. Это не только улучшит речь малыша, но и установит между вами доверительные отношения.
Читайте вместе
, обсуждайте прочитанное, вместе иллюстрируйте сюжет, обсуждайте рисунки.
Симптомы нарушений темпа и ритма речи
При тахилалии (ускоренном темпе речи) бурный поток высказывания ошеломляет собеседника, которого высказывающийся практически не дослушивает до конца, и часто перебивает. Артикуляционный аппарат не успевает отчетливо произносить звуки, слоги и слова, все высказывание произносится на одном выдохе, без передышки. Тахилалия может сопровождаться подергиваниями тела или отдельно рук и ног, гримасничаньем.
Спотыкание отличается, кроме частого повторения речевых единиц, еще и неоправданными паузами в речи, остановками в середине речевого высказывания. В отличие от заикания при спотыкании речь ребенка не ухудшается при незнакомой аудитории, не имеет периодичности.
При брадилалии артикуляция звуков вялая и нечеткая, гласные звуки произносятся растянуто. Голос монотонный, высказывания не окрашены эмоционально, в них не хватает характерных модуляций. Речь настолько замедленная, что вызывает у окружающих нетерпение и раздражение.
Дети, видя такое отношение, стараются чаще молчать, чем говорить. Такая позиция еще больше задерживает их умственное развитие. По данным научных исследований, при брадилалии не только внешняя, но и внутренняя речь имеет замедленный темп.
Заикание имеет обширную клиническую картину. Ему свойственны такие симптомы:
- Судороги всех отделов артикуляционного аппарата.
- Сопутствующие движения мышц лица, шеи, рук и ног — зажмуривание, топанье, сжимание кулаков, частое моргание.
- Речевые уловки — всевозможные «э-э», «ну». «так», «вот» и т.д.
- Страх перед речью, боязнь произношения отдельных звуков, слов.
- Усиление заикания при общении с малознакомыми людьми.
Классификация корковой дизартрии у детей
В зависимости от локализации патологического очага и механизма развития выделяют два вида патологии:
- Корковая кинетическая дизартрия (эфферентная) связана с поражением центральной зоны передней области коры. Из-за близости зоны, которая контролирует движения кисти, может быть гемипарез. Характерна медлительность речи, отсутствие ритма. Некоторые дети говорят слогами;
- Кинестетическая (афферентная) дизартрия связана с поражением постцентральных зон. Характеризуется дискоординированной работой органов артикуляции, движений мышц кисти с противоположной стороны.
По степени тяжести выделяют 4 формы дефекта. При первой степени нет яркой клинической картины, далее их выраженность нарастает. 4 степень может сопровождаться полной анартрией, то есть отсутствием речи.
Возможно смешанные варианты заболевания, например, корково-подкорковая дизартрия, когда помимо корковой части, поражаются и подкорковые отделы головного мозга.
Обследование детей при нарушении темпа и ритма речи
Если у родителей возникло подозрение, что их ребенок имеет нарушения темпа и ритма речи, нужно проконсультироваться с логопедом детской поликлиники, речевого центра, школы или детского сада. Иногда можно услышать ошибочное мнение, что не стоит начинать коррекцию недостатков речи до тех пор, пока ребенку не исполнится 5 лет.
Это отчасти справедливо для неосложненных случаев формирования звукопроизношения, поскольку речевой аппарат еще не сформирован, и звуки могут появиться самостоятельно. Во всех остальных случаях чем раньше начнется коррекционная работа, тем успешнее она будет.
При первичном обращении специалист обязан провести логопедическое обследование. Основные направления этого обследования:
- Установление причины и характера речевого нарушения.
- Определение темпа речи ребенка и его родителей.
- Диагностика основных психических процессов (память, внимание, мышление).
- Изучение истории речевого развития — появление первых слов, фраз, вероятность форсирования речи ребенка родителями. Двуязычие в семье.
- Определение стиля семейного воспитания, отношения к ребенку, наличия конфликтов, сложной жизненной ситуации.
- Сбор анамнеза нарушения, сопутствующих патологий.
- Определение имеющихся недостатков артикуляции.
- Соответствие уровня речевого развития ребенка возрастной норме.
Возможно, какие-то вопросы покажутся родителям лишними, однако логопед задает их не из праздного любопытства — в развитии и коррекции речевых нарушений нет мелочей, очень большое значение имеет ситуация в семье и наличие психологических проблем.
Специалисты по речевым нарушениям
Логопед.
Большинство нарушений речи — логопедическая проблема, поэтому к логопедам и нужно обращаться в первую очередь.
Невролог
оказывает медикаментозную поддержку детям с ДЦП, алалией, дизартрией и др.
Дефектолог способен значительно «прокачать» мозг ребёнка, развить интеллект и мышление.
Оториноларинголог определяет патологии периферического речевого аппарата медицинского характера: снижение слуха, расщелины нёба, аденоидные разращения, воспаления горла и т.д.
Сурдопедагог занимается развитием речи у глухих и слабослышащих детей и взрослых.
Психолог. Из-за застенчивости или агрессивного поведения речь ребёнка искажается и обедняется. Проблемы в семье и со сверстниками могут становиться причиной задержки речевого развития.
Нейропсихолог (клинический психолог) — при речевых нарушениях (обусловленных нарушением работы мозга) обучает мозг ребёнка правильно функционировать через двигательные и игровые упражнения.
| В нашем центре доступны услуги Дефектологии и логопедии, а также Неврологии. |
Причины речевых патологий
В основе нарушения темпа и ритма речи лежит неправильное соотношение процессов возбуждения и торможения в коре головного мозга.
Причинами тахилалии (ускорения темпа речи) являются:
- Преобладание процессов возбуждения в коре головного мозга, отвечающих за формирование речи.
- Наследственность, врожденные особенности темперамента.
- Подражание скороговорению окружающих, ошибки в воспитании — такая речь чаще всего встречается у неуравновешенных и возбудимых детей.
Причинами брадилалии (замедленной речи) могут быть:
- Доминирование торможения над возбуждением в речевых зонах коры головного мозга.
- Такая особенность внешней и внутренней речи может передаваться по наследству.
- Патология появляется в результате подражания ребенком неправильных образцов речи окружающих.
Причинами заикания могут быть:
- Непосильная речевая нагрузка (разучивание больших по объему стихотворений, запоминание текстов, не соответствующих возрасту, запоминание трудных и малопонятных слов).
- Частые наказания детей, внезапный и сильный испуг, психические травмы из-за неправильного воспитания.
- Излишне ускоренная речь из-за подражания членам семьи, застревание во время речи на отдельных звуках;
- Черепно-мозговые травмы, нейроинфекции.
Основными факторами, провоцирующими патологию речевого развития, является врожденная или приобретенная слабость нервной системы, снижение ее устойчивости.
АРИТМИИ: диагностика и лечение
Аритмия (нарушение ритма сердца) — одна из самых распространенных патологий (15—25%) в практике кардиолога. Аритмия угрожает не только здоровью, но, в некоторых случаях, и жизни пациента. Известно, что 10% больных, выживших после острого инфаркта миокарда (ИМ), умирают в течение года. Основными факторами высокого риска внезапной смерти после ИМ являются желудочковые аритмии и сердечная недостаточность (СН).
Аритмии сердца — это изменение основных электрофизиологических свойств сердца (автоматизма, возбудимости, проводимости), ведущее к нарушению координированного сокращения всего сердца или его отделов и проявляющееся изменением частоты и регулярности ритма сердца.
Очень важно для врача установить основную причину заболевания, вызвавшую аритмию. Иногда это связано с определенными затруднениями, так как причины развития аритмии могут быть разными: экстракардиальными, кардиальными и идиопатическими (первичная электрическая болезнь сердца).
К экстракардиальным факторам развития аритмии относятся функциональные и органические поражения ЦНС, дисфункция вегетативной нервной системы, эндокринные заболевания, электролитный дисбаланс, механическая и электрическая травма, гипо- и гипертермия, чрезмерная физическая нагрузка, интоксикация алкоголем, никотином, кофе, лекарственными средствами. Особенно это касается симпатомиметиков, сердечных гликозидов, диуретиков, многих психотропных и иных средств, в том числе и антиаритмических.
Кардиальные факторы — это прежде всего ишемическая болезнь сердца, пороки сердца, сердечная недостаточность, артериальная гипертония, воспалительные и невоспалительные поражения миокарда, диагностические манипуляции и операции на сердце и коронарных сосудах.
Сегодня существует Европейский стандарт для диагностики и лечения аритмий. При подозрении на аритмию врач должен установить факт нарушений ритма, определить характер аритмии, ее причину, функциональный или патологический характер и решить вопрос о применении антиаритмической терапии. Для этих целей используются физикальные исследования, ЭКГ, суточный ЭКГ-мониторинг (по Холтеру), пищеводная электрокардиография.
Для уточнения диагноза служат:
- длительная регистрация отведений II, aVF, удвоенный вольтаж ЭКГ и повышение скорости бумажной ленты до 50 мм/с c целью идентификации зубцов Р;
- дополнительные ЭКГ-отведения, регистрация ЭКГ во время массажа каротидного синуса в течение 5 с, болюсные пробы с медикаментами и пробы с физической нагрузкой.
Согласно клинической классификации, аритмии разделяют по функциональному принципу: нарушения функции автоматизма, возбудимости, проводимости и комбинированные аритмии. Нарушения функции автоматизма — это синусовые тахикардия, брадикардия, аритмия и миграция источника ритма; нарушения функции возбудимости — экстрасистолия, пароксизмальная и непароксизмальная тахикардия, трепетание и мерцание (фибрилляция) предсердий и желудочков. К нарушениям проводимости относят блокады: синоаурикулярные, предсердные, атриовентрикулярные, внутрижелудочковые; асистолию желудочков. И наиболее сложные — комбинированные аритмии: синдром слабости синусового узла, ускользающие сокращения и ритмы, атриовентрикулярная диссоциация, синдром преждевременного возбуждения желудочков и парасистолия.
Все тахиаритмии разделяются на два типа.
- Тахикардия с узким комплексом QRS (антеградное проведение через AV-узел); наиболее часто — это суправентрикулярная пароксизмальная тахикардия. Купируют ее осторожно, внутривенно вводят верапамил, пропранолол или дигоксин.
- Тахикардия с широким комплексом QRS (антеградное проведение через дополнительный путь) часто сочетается с фибрилляцией предсердий и очень высокой (>250 ударов/мин) частотой сокращений желудочков. При нестабильных гемодинамических показателях показана немедленная кардиоверсия; медикаментозное лечение проводят лидокаином или прокаинамидом внутривенно.
Аритмии с узким комплексом QRS
- Предсердная экстрасистолия — измененный зубец при нормальной ширине QRS. При симптоматическом характере назначают β-блокаторы или препараты группы IA.
- Синусовая тахикардия — ЧСС 100–160 при нормальном зубце Р. Прежде всего устраняют причины аритмии, если аритмия симптоматическая — β-блокаторы.
- Пароксизмальная суправентрикулярная тахикардия — при ЧСС 140–250 зубец Р заострен или инвертирован в отведениях II, III, aVF. Назначают аденозин, верапамил, β-блокатор, препарат группы IA, электроимпульсную терапию (150 Дж). Пароксизмальная предсердная тахикардия с блокадой — при ЧСС 130–250 прямой заостренный Р 2:1, 3:1, 4:1 блок. Если имело место введение дигитоксина, следует прервать его, скорригировать К+; дифенин 250 мг в/в в течение 5 мин.
- Трепетание предсердий — ЧСС 250–350, волны трепетания в виде «зуба пилы», 2:1, 4:1 блокада Т. С целью снижения частоты желудочковых сокращений вводят дигоксин, β-блокаторы или верапамил.
- Фибрилляция предсердий — ЧСС>350, Р неразличим, промежутки QRS нерегулярные. Для восстановления синусового ритма (после длительной антикоагуляции) с прокаинамидом или хинидином может потребоваться ЭИТ (трепетание: 50 Дж; фибрилляция: 100—200 Дж).
- Многофокусная предсердная тахикардия — при ЧСС 100–220 — более чем три дифференцированные формы зубца Р с различными интервалами Р-Р. Если имеет место патология легких, требуется лечение основного заболевания, верапамил назначается для снижения частоты желудочковых сокращений.
Аритмии с широким комплексом QRS
- Желудочковые экстрасистолы — с полными компенсаторными паузами между нормальными комплексами. Применение некоторых средств, как при желудочковой тахикардии.
- Желудочковая тахикардия — умеренно выраженная нерегулярность при ЧСС 100–250. В случае нестабильной гемодинамики показана кардиоверсия (100 Дж) или введение в/в прокаинамида, лидокаина, бретилиума. Для длительной профилактики целесообразно назначение лекарственных средств групп IA, IB, 1C, III.
- Желудочковая тахикардия типа «пируэт» — синусоидальные осцилляции высотой в QRS. Показано введение лидокаина, при отсутствии ишемической болезни сердца в анамнезе — изопротеренола, бретилиума, магния. Хинидин и все препараты, удлиняющие интервал QT, противопоказаны.
- Фибрилляция желудочков — на ЭКГ неустойчивая электрическая активность. Нужна немедленная дефибрилляция (200—400 Дж).
- Суправентрикулярные тахикардии с аберрантной вентрикулярной проводимостью — широкий комплекс QRS с типичным для суправентрикулярного ритма зубцом Р.
Лечение назначается как при соответствующем суправентрикулярном ритме, если же частота желудочковых сокращений превышает 200 — как при синдроме WPW.
Атриовентрикулярная блокада
I степень. Удлиненный постоянный интервал PR (0,20 с) лечения не требует и может рассматриваться как вариант нормы или быть вызван ваготонией, часто возникающей после применения дигиталиса.
II степень. Мобитц I (Венкебах). На ЭКГ регистрируется узкий комплекс QRS с прогрессирующим увеличением интервала PR до выпадения комплекса QRS, после чего последовательность повторяется. Наблюдается при интоксикации дигиталисом, ваготонии, нижнем инфаркте миокарда. Обычно лечения не требует; при симптоматическом характере аритмии вводят в вену атропин 0,6 мг (введение повторяют три-четыре раза). В некоторых ситуациях используется временный водитель ритма.
Мобитц II. Интервал PR фиксирован, комплексы периодически выпадают в соотношении 2:1, 3:1 или 4:1, комплекс QRS широкий. Обычно встречается при поражении проводящей системы или инфаркте миокарда. Такой ритм опасен для жизни, часто приводит к полной AV-блокаде. Для устранения патологии назначают водитель ритма.
III степень (полная AV-блокада). Предсердия и желудочки сокращаются независимо друг от друга. Наблюдается при поражении проводящей системы сердца, инфаркте миокарда, интоксикации дигиталисом. Если отсутствует преходящее сочетание полной AV-блокады с бессимптомной врожденной блокадой сердца или с нижним инфарктом миокарда, показан постоянный водитель ритма.
Синдром предвозбуждения (WPW)
Проведение импульса осуществляется через дополнительный путь между предсердиями и желудочками. Для ЭКГ характерны короткий интервал PR и слившиеся, направленные вверх комплексы QRS (волна «дельта»).
На этапе лечения важно подобрать наиболее эффективный с точки зрения соответствия спектра воздействия и характера аритмии и в то же время максимально безопасный препарат. Рассмотрим некоторые из этих лекарственных средств, наиболее часто используемых практикующим врачом.
Все современные антиаритмические средства делятся на три группы.
Группа 1. Препараты, уменьшающие поступление ионов натрия в клетки сердечной мышцы.
Эти вещества — мембраностабилизаторы — блокируют натриевые каналы и препятствуют распространению патологических импульсов. Однако следует помнить, что увеличение дозы препарата часто провоцирует аритмию, подавляя проведение импульса в нормальных тканях, особенно при тахикардии, гиперкалиемии и ацидозе.
Группа 1 А с умеренным замедлением проведения.
- Хинидина сульфат — ударная доза (УД) — 500-1000 мг в/в, поддерживающая доза (ПД) — внутрь 200-400 мг через 6 ч; побочные эффекты (ПЭ) — артериальная гипотензия, шум в ушах, диарея, удлинение QT, анемия, тромбоцитопения.
- Хинидина глюконат — УД-500 — 1000 мг в/в, ПД — внутрь 324-628 мг через 8 ч, ПЭ — то же.
- Прокаинамид — 500-1000 мг в/в, в /в: 2-5 мг/мин внутрь 500-1000 мг через 4 ч; ПЭ — тошнота, волчаночно-подобный синдром, агранулоцитоз, удлинение QT.
- Прокаинамид длительного действия — ПД — внутрь 500- 1250 мг через 6 ч, ПЭ — AV-блокада, депрессия миокарда, удлинение QT.
- Дизопирамид — ПД — внутрь 100-300 мг через 6-8 ч, ПЭ — антихолинергические эффекты.
Группа 1 В с минимальным замедлением проведения.
- Лидокаин — УД-1 мг/кг болюс в/в, затем по 0,5 мг/кг болюс через 8—10 мин до общей дозы 3 мг/к; ПД — 1–4 мг/мин; ПЭ — спутанность сознания, приступы, угнетение дыхания.
- Токаинид — внутрь 400-600 мг через 8 ч; ПЭ — тошнота, тремор, волчаночно-подобная реакция, спутанность сознания.
- Мексилетин — внутрь 100–300 мг через 6—8 ч; ПЭ — мышечный тремор, тошнота, нарушенная походка.
Группа 1 C с выраженным замедлением проведения.
- Флекаинид — внутрь 50—200 мг через 12 ч; ПЭ — тошнота, усиление желудочковой аритмии, удлинение интервалов PR и QRS.
- Пропафенон — внутрь 150—300 мг через 8 ч.
Группа 2. β-адреноблокаторы.
В результате устранения избыточного влияния катехоламинов на сердце эти препараты понижают возбудимость, частоту сердечных сокращений, нормализуют ритм. К этому классу относятся метопролол, надолол, пиндолол, тразикор, корданум. Типичным представителем β-адреноблокаторов является пропранолол.
Пропранолол — УД — 0,5-1 мг/мин в/в до 0,15-0,2 мг/кг; ПД — внутрь 10—200 мг через 6 ч; ПЭ — брадикардия, AV-блокада, ЗСН, бронхоспазм.
Группа 3. Препараты, блокирующие калиевые каналы и удлиняющие потенциал действия.
- Амиодарон — УД — внутрь: 800—1400 мг ежедневно в течение одной-двух недель; ПД — внутрь 200—600 мг ежедневно, через каждые четыре-пять дней приема препарата следует делать перерыв один-два дня; ПЭ — нарушения функции щитовидной железы, легочный фиброз, гепатит, отложение липофусцина в роговице, голубоватая кожа, удлинение QT.
- Бретилиум — УД–5—10 мг/кг в/в; ПД — 0,5—2,0 мг/мин в/в; ПЭ — тошнота, артериальная гипертензия, ортостатическая гипотензия.
- Соталол — внутрь 80—160 мг через 12 ч; ПЭ — утомляемость, брадикардия, усиление желудочковой аритмии.
Группа 4. Лекарственные средства, блокирующие медленные кальциевые каналы.
Замедляют проведение электрических импульсов, препятствуя транспорту ионов кальция внутрь клетки. Самые выраженные антиаритмические свойства у двух представителей этого класса — у верапамила и дилтиазема.
Верапамил — УД – 2,5—10 мг в/в; ПД — внутрь 80—120 мг три-четыре раза в день; ПЭ — AV-блокада, артериальная гипотензия, ЗСН, запоры.
При аритмиях применяются и препараты других классов: препараты калия, дигоксин, аденозин.
Дигоксин — УД — внутрь в/в 0,75-1,5 мг в течение 24 ч; ПД — внутрь, в/в 0,125-0,25 мг ежедневно; ПЭ — тошнота, AV-блокада, суправентрикулярная и желудочковая аритмия.
Аденозин — в/в 6 мг болюс, если нет эффекта, 12 мг; ПЭ — преходящая артериальная гипотензия или асистолия предсердий.
Следует помнить, что все без исключения антиаритмические препараты могут оказывать токсическое воздействие. Это в большей степени относится к препаратам группы 1 А, которые вызывают удлинение интервала QT в сочетании с двунаправленной веретенообразной желудочковой тахикардией (типа «пируэт»), трепетанием/мерцанием желудочков, желудочковой тахикардией. В этом случае необходима отмена препарата, если приведенный к ЧСС интервал QT удлинен более чем на 25% (QT нужно разделить на квадратный корень из величины интервала RR).
Итак, при назначении антиаритмических лекарственных средств обязательно наблюдение за уровнем препаратов и интервалами ЭКГ (особенно QRS и QT). Если у пациента в анамнезе печеночная или почечная недостаточность, дозы должны быть снижены. Нельзя назначать антиаритмические средства больным после перенесенного острого инфаркта миокарда с бессимптомными желудочковыми аритмиями, так как это повышает риск смертельного исхода заболевания.
Л. Н. Романова, кандидат медицинских наук, доцент НГМА им. С. М. Кирова, Нижний Новгород
Что делать родителям, если у ребенка нарушения речи
Не стоит пытаться исправлять эту патологию путем запретов и окриков типа «А ну-ка, перестань кривляться, сейчас же говори правильно». Поскольку эти нарушения тесно связаны с состоянием нервной системы, следует постараться создать в семье спокойную атмосферу, постараться скорректировать общение с ребенком, установить доверительные взаимоотношения.
Коррекцию нарушений речи должен проводить квалифицированный логопед. Желательно перед началом занятий проконсультироваться с неврологом, психотерапевтом, психологом по работе с детьми с отклонениями развития. Придется настроиться на то, что цикл коррекционных занятий будет продолжительным — несколько месяцев, возможно, несколько лет.
Если в семье есть лица с нарушениями речи, нужно поработать над ее коррекцией. Желательно, чтобы ребенок слышал вокруг себя спокойную, негромкую речь в неторопливом темпе для подражания. Нужно отмечать любые, даже самые маленькие успехи ребенка, убеждать его, что дефект преодолим, подбадривать.
Для укрепления нервной системы ребенка желательно провести общеукрепляющие мероприятия:
- Закаливание.
- Занятия посильными видами спорта.
- Прием витаминных комплексов, большое количество свежих овощей и фруктов в рационе.
- Соблюдение режима дня.
- Оптимизация учебной нагрузки.
- По рекомендации врача — прием нейролептиков.
Соблюдение таких рекомендаций приведет к коррекции речевых нарушений.
Лечение корковой дизартрии у детей
Коррекция корковой дизартрии начинается с патогенетического лечения заболевания, которое привело к речевому дефекту. Без этого шага никакая логопедическая помощь не поможет восстановить речь.
Комплексное лечение включает:
- медикаментозную терапию, направленную на стимуляцию метаболизма в головном мозге и восстановление его функций. Назначают ноотропные лекарственные средства, витамины, метаболиты. В сложных случаях могут понадобиться успокоительные препараты, транквилизаторы, антидепрессанты;
- логопедическую коррекцию корковой дизартрии — логопедический массаж, артикуляционную гимнастику, развитие мелкой моторики рук, постановку звуков. Если нужно, в лечебный процесс подключается психолог;
- физиотерапевтические процедуры, рефлексотерапия, массаж, лечебная физкультура помогают устранить парез мышц, наладить кровоток во всем организме;
- методики релаксации — арт-терапия, ароматерапия, музыкотерапия помогают снять стресс, улучшить эмоциональный фон.
Обычное лечение длительное. Специалисты назначают несколько курсов терапии, по ходу которых могут проводить коррекцию программы с учетом ответа организма на лечебные мероприятия.
Как работать с детьми с нарушениями ритма и темпа речи в общеобразовательной школе?
В начале коррекционной работы по устранению дефектов речи логопед может установить так называемый «режим молчания» на месяц для того, чтобы сломать стереотип неправильной речи. Необходимо, чтобы педагог поддерживал это мероприятие, не заставлял ребенка высказываться, а если это необходимо, то контролировал, чтобы это происходило путем шепотной речи.
Желательно, чтобы речь без запинок и пауз, отработанная на занятиях с логопедом поощрялась и поддерживалась учителем. Не нужно заставлять ребенка повторять неправильно произнесенное слово, обсуждать его дефект с посторонними людьми, демонстрировать особенности патологии. Если такой ребенок является левшой, нельзя переучивать его писать «как все». При таком подходе патологии речи возобновятся с новой силой.
Желательно оградить детей с нарушениями речи на время ее коррекции от участия в шумных и напряженных мероприятиях, длительных экскурсиях и путешествиях. Речь учителя должна быть образцом для подражания — четкая, плавная, спокойная, выразительная, безупречная по артикуляции.
Прогноз и профилактика
Своевременное начало терапии с использованием комплексного индивидуального подхода, отсутствие сложной неврологической патологии являются основным условием полного восстановления речи. Ребенок преодолевает дефект речи и в будущем ведет нормальную жизнь, свойственную для его возраста. Он может обучаться в обычной школе и успешно осваивать школьную программу.
Если присутствует ДЦП или другое неврологическое заболевание, есть объемное образование — прогноз сложный. В любом случае при грамотном подходе возможно добиться улучшения речи и уменьшения выраженности дефекта.
Профилактика корковой формы дизартрии заключается в планировании беременности, отказе во время вынашивания плода от вредных привычек, своевременном лечении возникающих проблем, предупреждении осложнений беременности и родов. Важно выбрать способ родоразрешения заранее, чтобы предотвратить родовые травмы.